A Dengue foi provavelmente trazida ao Brasil no final do século XIX, na época da escravidão, com os mosquitos infectados vindo de carona nos navios oriundos do continente africano.
A primeira epidemia documentada de dengue no Brasil ocorreu em 1982 em Roraima e a seguinte em 1986 no estado do Rio de Janeiro. Atualmente a doença ocorre em todo o país, com surtos principalmente no verão em vários estados e cidades brasileiras.
No final de 2023 tivemos acesso à primeira vacina contra a dengue disponibilizada pelo SUS.
Neste artigo você vai saber tudo sobre a dengue, incluindo os sintomas, como desconfiar de que você pode estar com dengue, quando procurar ajuda e o que fazer para se proteger.
*Prefere assistir? O conteúdo deste artigo também está disponível no vídeo abaixo.
Vídeo: DENGUE: COMO SE PROTEGER E TUDO O QUE VOCÊ PRECISA SABER

O que é a Dengue?
A dengue é uma doença cuja principal característica é uma febre de início repentino e que é causada por 4 tipos de vírus (DENV-1, DENV-2, DENV-3 e DENV-4). Ela é transmitida pela picada do mosquito Aedes aegypti contaminado pelo vírus.
O mosquito chegou a ser erradicado em 1955, por medidas de combate à febre amarela, também transmitida pelo Aedes. Porém, voltou a se proliferar pelo relaxamento das medidas de controle.
Um fato curioso sobre a dengue é o de que somente as fêmeas do Aedes aegypti transmitem a doença.
Outro fato interessante é o de que, como existem 4 tipos de vírus que causam a doença, pegar dengue e se curar, cria anticorpos de defesa apenas contra o subtipo que se pegou. Ou seja, é possível pegar dengue 4 vezes.
Além da febre, a dengue se caracteriza principalmente pela desidratação. Isto é, pela perda rápida de líquido no corpo. A desidratação pode ser severa e levar à morte por hemorragia (sangramento).
Normalmente a doença começa com uma febre de início repentino.
A dengue costuma ter 3 fases distintas: febril, crítica e de recuperação.
Fase febril
É a primeira fase da doença. Dura de 2 a 7 dias e é caracterizada, como o nome sugere, por uma febre alta, geralmente entre 39 e 40° C.
A febre começa de forma abrupta e pode vir junto com dor de cabeça, dores do corpo, nas articulações e nos olhos.
Em metade dos doentes aparecem manchas na pele, principalmente na forma de pequenas bolinhas ou manchas avermelhadas (exantema).
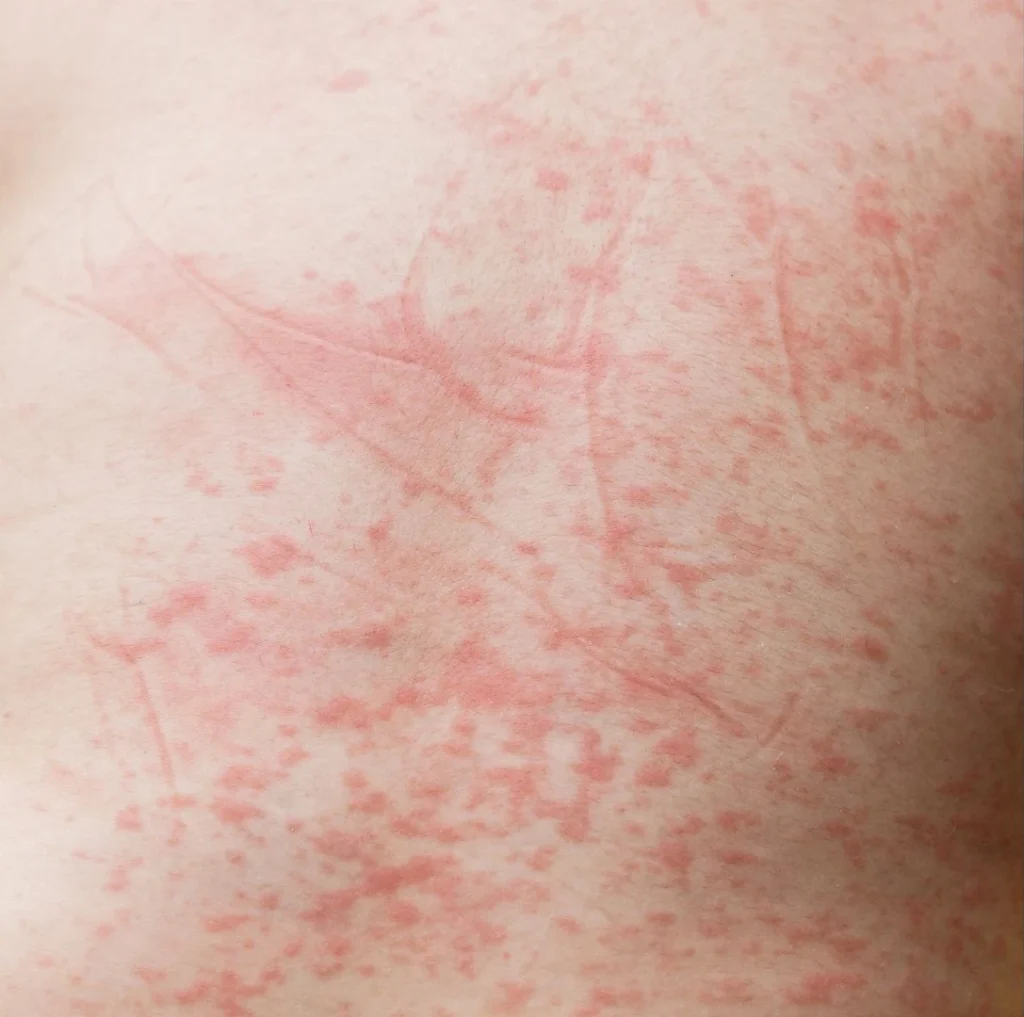
Após essa fase, a doença pode simplesmente desaparecer ou evoluir para a fase crítica.
Fase crítica
Na fase crítica, a febre acaba diminuindo e aparecem sintomas relacionados a sangramentos (hemorragias).
A pressão arterial pode diminuir e o corpo pode sangrar sem que um trauma tenha ocorrido. O sangramento pode ocorrer pela boca, nariz, urina, fezes ou qualquer outro local do corpo. Dor e inchaço do abdome podem ser sinais de hemorragia interna. O coração pode acelerar.
Esta fase dura 1 ou 2 dias e pode evoluir para uma gravidade extrema podendo levar à morte ou estabilizar e entrar na fase de recuperação.
Fase de recuperação
Durante a fase de recuperação os sangramentos cessam, os sintomas melhoram e podem aparecer outras manchas na pele.
Esta fase dura de 2 a 4 dias, mas a pessoa pode levar semanas para melhorar de um cansaço extremo deixado pela doença.
Quando suspeitar de que posso estar com dengue?
De acordo com os critérios definidos pela Organização Mundial da Saúde em 2009, e que são os mais aceitos e utilizados, o diagnóstico de dengue é presumido para:
- Qualquer pessoa que resida em área que se tenham casos de dengues ou que tenha viajado nos últimos 14 dias para áreas endêmicas e
- Que apresente febre repentina (temperatura axilar acima de 38,4° C) e
- Associado a dois ou mais dos seguintes sintomas:
- Náuseas ou vômitos
- Erupção ou manchas na pele
- Dor de cabeça, dor nos olhos, dor muscular ou dor nas articulações
- Leucopenia, isto é, redução do número de leucócitos num exame de sangue (hemograma).
- Prova do laço positiva.
Neste caso você deve se manter hidratado, ingerindo água e líquidos e procurar uma unidade de saúde ou seu médico de confiança o quanto antes.
Se você for gestante e tiver os sintomas acimas, procure sua maternidade de referência imediatamente.
Em casos desses sintomas presuntivos de dengue em bebês que amamentam, crianças de até 2 anos de idade e idosos (mais de 65 anos) a procura por um pronto atendimento imediata é indicada. Isso ocorre, pois, esse grupo tem maiores chances de evoluir para uma doença mais grave.
Sinais de gravidade
Uma doença mais grave e que pode necessitar de cuidados mais intensivos é presumida quando, além da febre e dos sinais e sintomas citados acima, a pessoa tiver qualquer um dos seguintes sintomas:
- Dor ou sensibilidade na região do abdome;
- Vômitos que não param;
- Acúmulo de líquido no corpo, que pode ser suspeitada por um abdome inchado (ascite) ou por dificuldade de respirar (que pode indicar derrame pleural);
- Sangramento na gengiva, pelo nariz, vômito com sangue ou presença de sangue nas fezes ou na urina.
- Cansaço extremo (letargia) ou irritabilidade acentuada;
- Aumento do tamanho do fígado em mais de 2 cm (hepatomegalia) que é avaliado pelo médico pela palpação e percussão da região do fígado;
- Um exame de sangue chamado de hemograma que mostre um aumento do hematócrito com redução rápida das plaquetas.
Na presença de qualquer sinal ou sintoma acima associado ao diagnóstico presumido de dengue, o melhor lugar para procurar ajuda é uma unidade de pronto atendimento, seja da rede pública ou privada. Um médico fará uma avaliação mais criteriosa e, se necessário, poderá estabelecer medidas de internamento hospitalar ou hidratação com soro na veia.
Dengue grave
A dengue pode ainda evoluir para uma situação muito mais grave que necessita de internamento hospitalar e muitas vezes em ambiente de UTI. Os sinais de extrema gravidade incluem:
- Perda de consciência;
- Sangramento que não para;
- Queda extrema da pressão (choque);
- Dificuldade de respirar;
Nestes casos o ideal é procurar uma unidade de pronto atendimento imediatamente!
Está forma de dengue grave era chamada de dengue hemorrágica. O termo foi abandonado pela OMS em 2009, pois, hemorragias podem acontecer mesmo que a dengue não esteja extremamente grave.
Como o médico sabe que eu tenho dengue?
O diagnóstico de dengue é suspeitado pelo médico para toda pessoa com febre, que viva em região que tenha casos da doença ou ainda para pessoas que tenham viajado nas duas últimas semanas para uma região com casos (região endêmica) e que tenha sintomas típicos (dor de cabeça, náuseas, vômitos, dores pelo corpo, dores articulares, manchas na pele, sangramentos, prova do laço positiva).
Essa avaliação clínica já é suficiente para se iniciar medidas de tratamento. Na dúvida pode-se pedir exames de sangue para detectar a presença do vírus.
Exames
Para detectar a presença do vírus no corpo o médico pode pedir exames de sangue como RT-PCR e antígeno NS1. Apesar de não serem essenciais, esses exames podem detectar a presença do vírus na primeira semana da doença, quando então começam a declinar.
A partir do 5° dia o organismo começa a produzir uma quantidade grande de anticorpos contra o vírus da dengue. Nesse caso um exame do tipo IgM pode detectar esses anticorpos.
Os anticorpos do tipo IgG são considerados de memória e de proteção e podem ficar positivos por muitos anos ou pelo resto da vida.
Pessoas vacinadas também podem ter IgM e IgG positivos sem ter a doença dengue. Nestes casos o diagnóstico de certeza só se dá pela detecção do vírus no corpo.
O médico também vai pedir um hemograma para avaliar sangramentos e a gravidade da doença. É comum o hemograma apresentar redução das células de defesa (leucócitos) e nos casos graves apresentar redução das plaquetas, que é um sinal indireto de sangramentos (hemorragias).
Eventualmente o médico pode solicitar outros exames conforme cada caso.
Prova do laço
A prova do laço não é comprobatória de dengue, mas é um forte indício de que se tenha a doença. Ela consiste em medir a pressão arterial, calcular sua média (sistólica + diastólica dividido por 2), inflar o manguito no braço até esse valor médio e aguardar 5 minutos para adultos ou 3 minutos para crianças antes de desinflá-lo.
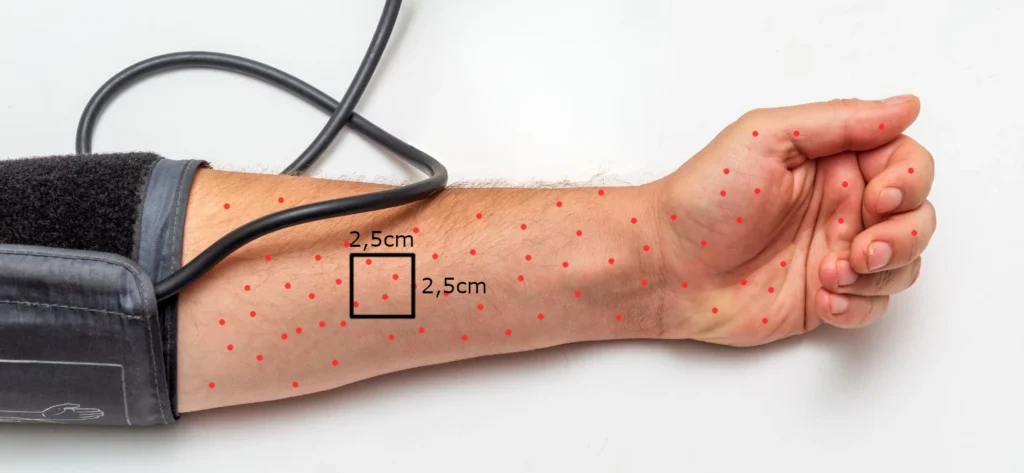
A prova do laço é considerada positiva se numa área quadrada imaginária (ou mesmo desenhada na pele) medindo 2,5 x 2,5 cm forem encontradas pelo menos 20 petéquias (pequenas bolinhas avermelhadas) para adultos ou 10 petéquias para crianças.
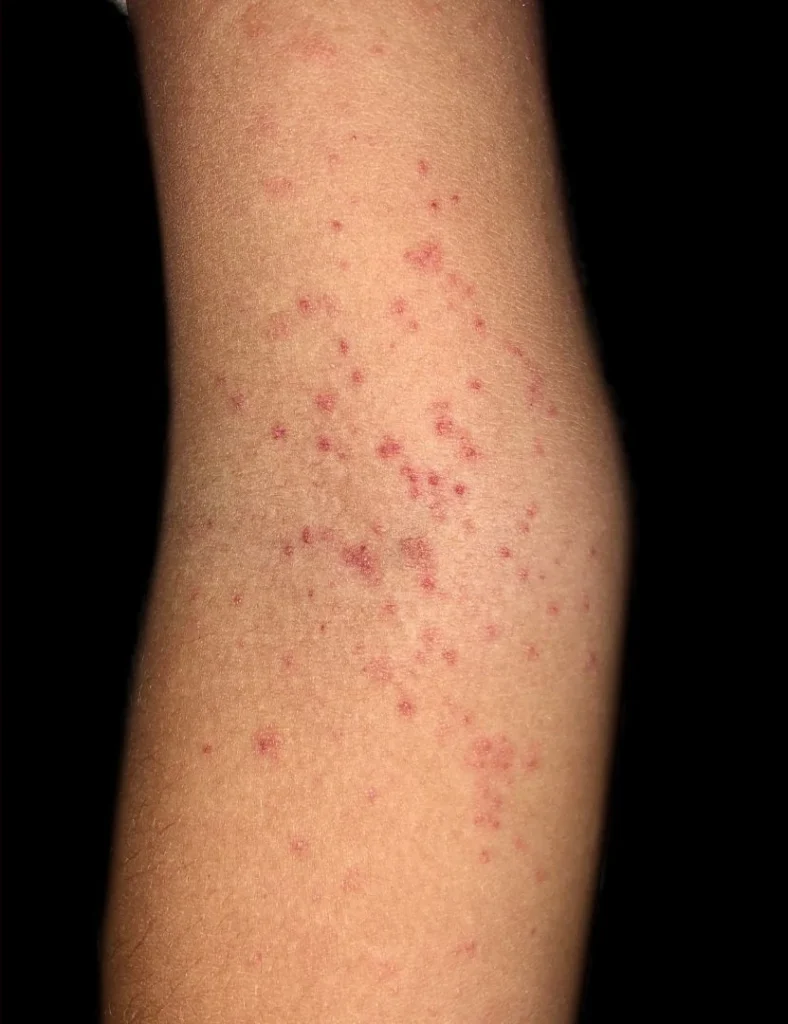
Se der positivo, o teste pode e deve ser interrompido antes dos 5 ou 3 minutos previstos.
Se não for dengue, o que pode ser?
Existem diversas doenças que causam febre, manchas no corpo e que não são dengue. Entre elas estão Chikungunya, Zyka, Malária, Febre amarela, Gripe (influenza) e Covid-19.
Essas doenças são suspeitadas pela prevalência desses tipos de doenças no momento do diagnóstico tanto no local de moradia quanto dos locais de viagens recentes (últimos 14 dias).
Outras doenças como leptospirose, hepatites virais e infecção recente pelo HIV também podem ser suspeitadas de acordo com o histórico e hábitos do paciente.
Como é feito o tratamento?
O tratamento vai depender da gravidade da doença. O ideal é manter-se hidratado ingerindo muita água. Outras bebidas como sucos naturais de fruta e água de coco também podem ser utilizadas. Caldos e sopas também podem ajudar na hidratação.
Deve-se evitar tomar anti-inflamatórios, pois eles aumentam as chances de sangramentos, o que pode agravar a doença. Evite AAS (Ácido Acetilsalicílico), aspirina, ibuprofeno, naproxeno, cetoprofeno, diclofenaco, nimesulida, etoricoxibe ou qualquer outro anti-inflamatório.
Se você toma anticoagulante como heparina, rivaroxabana, dabigatrana, apixabana, clopidogrel ou qualquer outro, entre em contato imediatamente com seu médico para saber se você deve ou pode parar de tomar esses medicamentos.
Em caso de dor ou febre, paracetamol e dipirona são as medicações recomendadas.
Pessoas que tenham vômitos que não melhoram, qualquer sinal de sangramento (boca, nariz, fezes ou urina), cansaço excessivo, confusão mental, redução na produção de urina ou falta de ar, devem procurar um pronto atendimento IMEDIATAMENTE!
Gestantes, crianças e idosos devem ser avaliadas por um médico o quanto antes independentemente da gravidade dos sintomas!
Nos casos graves é necessária a hidratação com soro diretamente na veia. Eventualmente pode ser necessário repor sangue.
Em hipótese alguma se automedique. Procure sempre orientações com seu médico de confiança.
Como se proteger?
Uma das formas de se proteger é ficando longe do mosquito Aedes aegypti . Se você mora ou está viajando para áreas sabidamente com casos de dengue, use e abuse de repelentes e de roupas compridas se possível.
A instalação de telas nas janelas também pode ajudar. Eliminar entulhos e focos de água parada nos quintais é essencial para evitar a proliferação do mosquito transmissor.
E é claro que a vacinação, quando disponível, é uma das melhores formas de se proteger.
Vacinas
Existem basicamente 2 vacinas disponíveis: a Dengvaxia e a QDenga. Uma terceira vacina, brasileira, criada pelo Instituto Butantan, está em fase final de testes em 2024.
Dengvaxia (CYD-TDV)
Em 2018 foi aprovada a primeira vacina contra a dengue, a Dengvaxia. Ela é indicada para pessoas entre 9 e 45 anos de idade. Porém essa vacina só oferece proteção para quem já teve dengue. E por isso tem uma utilidade limitada.
Para ser eficaz são necessárias três doses com intervalo de 6 meses entre elas.
Essa vacina está disponível na rede privada brasileira.
QDenga (TAK-003)
A vacina QDenga foi aprovada pela ANVISA em 2023 e disponibilizada pelo SUS no final desse mesmo ano.
Ela é uma vacina recomendada para pessoas entre 4 e 60 anos. Pode ser tomada por quem já teve dengue e por quem nunca teve.
São necessárias 2 doses para a proteção adequada. Elas são tomadas com um intervalo de 3 meses.
Lembre-se de que mesmo quem já teve dengue uma vez, continua susceptível aos outros 3 tipos do vírus. Além disso a segunda vez que se pega dengue costuma ser bem mais grave. Por isso a importância da vacina mesmo para quem já teve a doença.
A vacina QDenga pode ser encontrada na rede privada e nos postos de saúde. Porém, como é uma vacina recente, sua produção é limitada e num primeiro momento somente grupos prioritários e que morem em áreas de maior risco estão recebendo a vacina.
Com o passar do tempo, todos devem acabar tendo a oportunidade de se vacinar.
Butantan-DV
O Instituto Butantan vem trabalhando desde 2009 na produção de uma vacina contra a dengue. No início de 2024 ela encontrava-se em fase final de testes.
É uma vacina de dose única e tem se demonstrado eficaz contra os vírus da dengue do tipo 1 e 2, que foram os únicos encontrados nos testes até o momento.
O Butantan quer garantir a eficácia da vacina contra os outros tipos também. Por isso, pode ser que demore um tempo até a conclusão dos testes e a liberação para produção e distribuição em massa.
Repelentes
O principal agente repelente contra mosquitos, incluindo o Aedes aegypti, é o DEET. Procure repelentes que tenham em sua composição o DEET ou então Diethyl Toluamide ou ainda Dietiltoluamida (todos são sinônimos para o mesmo composto).
Repelentes que tenham concentração de 10% de DEET são efetivos contra os mosquitos por até 2 horas. Concentrações de 24% protegem por aproximadamente 5 horas. Concentrações acima de 30% não são necessárias nem recomendadas pois não conferem maior proteção.

A água tira o produto da pele e reduz sua eficácia. Portanto o repelente precisa ser reaplicado após banho de piscina, mar, rio ou outro.
O DEET pode ser utilizado inclusive por gestantes e crianças maiores de 2 meses de idade. De qualquer forma, recomenda-se atentar-se para as informações do rótulo, pois o repelente pode ter outros compostos que não foram testados em crianças pequenas.
Os efeitos colaterais são raros e mais comuns com a ingestão acidental do produto ou por aplicação em excesso. Incluem coceira no corpo e manchas temporárias na pele.
Outro produto igualmente eficaz é a icaridina (também chamada de picaridina ou KBR 3023), desde que em concentrações de 20% ou superior. Nesta concentração há uma proteção por até 5 horas, sendo então necessário reaplicá-lo.
Outros repelentes, menos eficazes, mas que podem ser utilizados são os produzidos a base de PMD, BioUD, IR3535 e metoflutrina.
Independentemente do repelente, jamais o aplique nos olhos, boca ou feridas abertas. Em caso de alergia descontinue o uso. Lave as mãos imediatamente após a aplicação. E não deixe crianças manipularem as embalagens dos repelentes.
Controle do vírus da dengue
A Fundação Oswaldo Cruz (FIOCRUZ) tem utilizado um método interessante para combater a dengue. Trata-se do método Wolbachia em que os mosquitos Aedes aegypti são contaminados por essa bactéria, que impede a replicação do vírus da dengue.
Os mosquitos são soltos na natureza e se multiplicam, contaminando outros mosquitos que previamente não tinham a bactéria.
Com isso reduz-se em muito a replicação do vírus da dengue e consequentemente sua transmissão.
Outras medidas que devem ser adotadas:
- Eliminar focos de água parada nos terrenos e quintais (copos, vasos de plantas, pneus, tampas, sacos plásticos, entre outros);
- Cobrir piscinas que não estiverem em uso;
- Usar mosquiteiros nas camas;
- Usar telas nas janelas;
- Usar roupas compridas quando possível;
Conclusão
A dengue é uma doença causada por 4 vírus diferentes. É transmitida pela picada do mosquito Aedes aegypti infectado pelo vírus. O principal sintoma é uma febre alta de início abrupto associada a dor de cabeça, no corpo e nos olhos. Manchas na pele podem aparecer. A maior preocupação é com a possibilidade de a doença evoluir para hemorragias, o que pode ser grave. O diagnóstico é feito baseado nos sintomas e na circulação do mosquito infectado em áreas endêmicas. O tratamento consiste basicamente em hidratação e remédios para dor e febre, porém os anti-inflamatórios devem ser evitados. Existem basicamente 2 vacinas contra a dengue, Dengvaxia e QDenga, porém a primeira só é eficaz para quem já teve a doença. O uso de repelentes pode ajudar a espantar o mosquito, especialmente os que sejam à base de DEET.
Espero que tenha gostado do artigo. Se ficou com dúvidas comente aqui ou nas redes sociais.

