O refluxo gastroesofágico é uma condição que ocorre quando o ácido do estômago sobe até o esôfago, principalmente após se alimentar. É uma condição normal, que não apresenta sintomas e que pode acontecer em qualquer pessoa. Mas quando o refluxo causa queimação no peito ou azia (também chamado de pirose) podemos estar diante de uma condição chamada de Doença do Refluxo Gastroesofágico, que muitas vezes os médicos abreviam como DRGE.
Neste artigo você vai entender o que é a doença do refluxo (DRGE), como é feito o diagnóstico e o tratamento. No final vai encontrar dicas de bons hábitos para se manter saudável e evitar a doença.
Boa leitura.
O que é a Doença do Refluxo Gastroesofágico (DRGE)?
O estômago é o principal órgão responsável pela digestão dos alimentos que consumimos. Parte desse processo de digestão é realizada pelo ácido produzido pelo estômago, que serve para quebrar os alimentos em partículas menores.
Esse ácido é produzido constantemente pelo estômago, mas aumenta quando nos alimentamos. Ele é tão forte que consegue até digerir carne de animais, feitas de músculos, semelhantes aos que formam o próprio estômago.
Para evitar que o músculo do estômago seja digerido pelo próprio ácido que ele produz, o estômago produz também uma camada de proteção que forra a parte interna do órgão e impede que o ácido o danifique.
Eventualmente esse ácido em excesso no estômago pode subir para o esôfago, que é o tubo que liga a garganta ao estômago e por onde passam os alimentos.
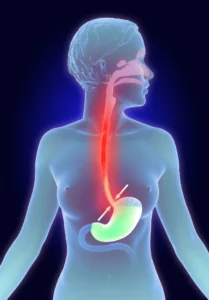
Fonte: © Lars Neumann de Getty Images via canva.com.
Isso ocorre de forma fisiológica e sem causar mal para a maioria das pessoas. Porém, eventualmente esse ácido pode acabar prejudicando o esôfago, pois ele não possui a camada de proteção que o estômago tem.
Quando esse dano acontece, pode aparecer dor no peito, queimação, azia e gosto ruim na boca. Isso é a Doença do Refluxo Gastroesofágico (DRGE).
Quais os sintomas?
Os sintomas mais comuns em quem tem a doença do refluxo são a azia e a regurgitação.
A azia, também chamada de pirose, é aquela sensação de queimação na região do esôfago e eventualmente da garganta. Ela é normalmente mais comum após se alimentar, pois é quando o estômago fica com mais ácido, além de estar cheio, o que favorece o retorno do ácido para o esôfago. Mas a azia pode aparecer em qualquer momento do dia e também quando se deita, pois a posição horizontal facilita o deslocamento do ácido para o esôfago.
Se você observar a foto acima, verá que a saída do esôfago é voltada para a esquerda. Por isso que é possível obter um certo alívio em quem tem azia, ao dormir desse lado, pois isso em tese dificulta o retorno do ácido estomacal para o esôfago.
Já a regurgitação é a percepção de ácido do estômago na garganta ou na boca, muitas vezes acompanhada de um gosto amargo e ruim. É possível ainda perceber o retorno de alimentos mal digeridos na boca.
Outros sintomas que também pode estar presentes em quem tem a doença do refluxo:
- Dificuldade de engolir (disfagia): Quando a doença é muito grave, o dano no esôfago pode ser mais sério a ponto de dificultar a passagem dos alimentos, causando a disfagia.
- Dor no peito: A dor pode ser semelhante à angina do infarto, sendo descrita como um aperto ou queimação no peito, que pode irradiar para as costas, os braços e o pescoço. Pode aparecer inclusive durante o sono. Essa dor costuma melhorar sozinha depois de alguns minutos ou horas, ou ainda com o uso de antiácidos.
- Excesso de saliva: É um sintoma pouco comum, mas eventualmente pode acontecer a produção de muito mais saliva do que o usual.
- Sensação de “nó” ou globo na garganta: Diferente da disfagia, a sensação do nó na garganta não tem relação com a alimentação, podendo estar presente durante todo o dia.
- Tosse, rouquidão: Devido a irritação da garganta pelo ácido, é possível que algumas pessoas tenham tosse constante. É uma tosse que não tem relação com gripe ou resfriado.
- Náuseas: A náusea é aquela vontade de vomitar e é um sintoma bem menos comum na doença do refluxo.
Como o médico sabe que eu tenho a doença?
A doença do refluxo pode ser diagnosticada simplesmente pela consulta médica, com uma história com sintomas típicos que são a azia e a regurgitação, principalmente após se alimentar.
Porém, em alguns casos é necessário realizar alguns exames para confirmar a doença ou então descartar outras causas, como infarto, câncer e uma condição chamada de esôfago de Barrett (que é quando o músculo do esôfago se modifica ficando parecido com o do estômago devido a agressividade da doença).
O infarto é descartado com a realização de um Eletro Cardiograma (ECG). Já as demais condições necessitam de uma Endoscopia Digestiva Alta para sua avaliação.
Os principais sinais de alarme que indicam a necessidade de investigação com a endoscopia são:
- Dor ou desconforto na região do esôfago iniciadas em pessoas com mais de 60 anos.
- Evidência de sangramento gastrointestinal, seja pela presença de sangue nas fezes ou ainda de sangue na saliva, ou em eventual vômito.
- Anemia por deficiência de ferro.
- Perda de peso sem que se tenha feito dieta ou aumento do exercício físico.
- Dor para engolir (odinofagia) sem uma explicação óbvia.
- Dificuldade para engolir (disfagia).
- Vômitos persistentes sem causa óbvia.
- Sintomas clássicos da doença do refluxo em pessoa que tenha parente de primeiro grau com diagnóstico de câncer gastrointestinal.
A endoscopia também é indicada em quem tenha a suspeita de esôfago de Barrett. Isso acontece em pessoas que tenham vários fatores de risco para câncer de esôfago. Estes fatores incluem:
- Presença de hérnia de hiato descoberta em endoscopia prévia.
- Idade maior do que 50 anos.
- Homens.
- Diagnóstico de doença do refluxo gastroesofágico crônico.
- Obesidade central, que é aquela típica de homens em que a gordura se concentra na barriga.
- Fumantes.
- História confirmada de esôfago de Barrett ou adenocarcinoma de esôfago em um parente de primeiro grau.
O esôfago de Barret predispõe ao câncer de esôfago e por isso a importância de investigar e diagnosticar.
Endoscopia Digestiva Alta
A endoscopia é realizada com sedação e analgésicos, então não se sente dor nem desconforto durante o exame. Eventualmente são removidos pequenos fragmentos do esôfago ou do estômago para uma avaliação mais aprimorada num microscópio, que é o que chamamos de biópsia.
É comum também a investigação de uma bactéria chamada de Helicobacter pylori (ou H. pylori). Isto é feito com a investigação da presença no estômago da enzima urease, produzida por essa bactéria. Quando a urease está aumentada indica a presença da bactéria. Durante a endoscopia, uma pequena amostra do conteúdo do estômago é obtida para investigação da urease.
A H. pylori está presente na maioria das pessoas e não causa sintomas. Mas em quem tem a doença do refluxo, essa bactéria pode contribuir para a piora da doença, podendo causar feridas (úlceras) no estômago e esôfago. E por isso, uma vez encontrada, deve ser eliminada com o uso de antibióticos.
Outros exames
Eventualmente, em casos em que o diagnóstico não ficou claro, mesmo tendo sintomas e com a endoscopia normal ou ainda para controle da doença em casos difíceis, o médico pode solicitar outros exames.
Os exames mais comuns são a manometria esofágica e a monitorização ambulatorial do pH do esôfago.
A manometria é realizada para descartar a problemas na motilidade do esôfago. Ela é feita com a introdução de um tubo fino pelo nariz, que vai percorrer todo o esôfago medindo suas pressões internas.
Já a monitorização do pH do esôfago é usada para confirmar a doença do refluxo em alguns casos selecionados, especialmente daqueles que não melhoram com o tratamento adequado. Também é realizada com a colocação de um tubo fico pelo nariz que chega até o esôfago. Nesse caso o tubo permanece por 24 horas medindo o pH do esôfago. O paciente pode realizar suas atividades normalmente durante o exame.
Qual o tratamento para a Doença do Refluxo Gastroesofágico?
O principal tratamento para a doença do refluxo gastroesofágico é realizado com o uso de antiácidos ou ainda de Antagonistas dos Receptores de Histamina 2 (Cimetidina ou outros) e dos Inibidores de Bombas de Prótons (Omeprazol, Esomeprazol, Lansoprazol, Pantoprazol, Dexlansoprazol ou outros).
Os Inibidores de Bombas de Prótons (família -zol) são as medicações mais comuns e também são usadas de forma indiscriminada pela população. Se houver indicação médica, eles devem ser utilizados de preferência com o estômago vazio e deve-se aguardar pelo menos 30 minutos antes de se alimentar ou tomar outra medicação.
Uma exceção é o Dexlansoprazol (Dexylant). Esse é um dos poucos medicamentos da classe dos Inibidores da Bomba de Prótons em que não precisa ser observada a questão com a alimentação ou com o jejum.
*Saiba mais sobre o uso correto de outros medicamentos lendo meu artigo sobre como tomar ou aplicar remédios corretamente.
O tratamento é normalmente feito por um período de 30 a 60 dias, podendo se estender conforme o caso e com a dose ajustada para cada caso. O ideal é que eles não sejam utilizados de forma contínua (por muitos meses ou anos), pois apesar dos estudos não serem definitivos, há indícios de que os Inibidores de Bombas de Prótons possam interferir no metabolismo do cálcio, podendo favorecer ao aparecimento de doenças como osteoporose entre outras.
E nunca é demais lembrar: mesmo que estes medicamentos possam ser comprados sem receita médica, não se automedique! Todo medicamento tem riscos e efeitos colaterais.
Dicas para se manter saudável e ficar livre da doença
Apesar de os estudos com maiores evidências mostrarem que apenas a perda de peso e a elevação da cabeceira da cama contribuem para a melhora da doença, várias outras modificações no estilo de vida podem ser benéficas para todos os que tenham sintomas de refluxo.
As principais recomendações são:
- Perda de peso para todos aqueles estejam acima do peso ou que tiveram ganho de peso recente.
- Elevação da cabeceira da cama principalmente para quem tem sintomas durante a noite (tosse, queimação, azia). Isso pode ser conseguido colocando livros ou algum bloco que eleve a parte da cabeceira da cama em cerca de 15 a 20 centímetros.
- Evitar ficar deitado, seja na cama ou no sofá, logo depois de se alimentar. Esperar pelo menos 30 minutos ou mais.
- Evitar se alimentar pelo menos 2 horas antes de dormir.
- Alguns alimentos tendem a ser mais irritativos para o estômago e aumentam a acidez. Evite café, chás com cafeína, chocolate, alimentos gordurosos, refrigerantes e alimentos condimentados.
- Evitar fumar e ingerir bebidas alcoólicas. As evidências não demonstraram grandes benefícios, mas a ideia é que o álcool e o cigarro reduzem a pressão do esfíncter esofágico inferior e fumar também diminui a salivação. Tudo isso contribui para a piora do refluxo.
- Apesar de carecer de boas evidências, dormir do lado esquerdo pode eventualmente melhorar os sintomas. A ideia é que a ligação do estômago com o esôfago fique para cima, dificultando a subido do ácido estomacal.
Conclusão
O refluxo gastroesofágico é uma condição em que ocorre retorno do ácido do estômago para o esôfago, e que quando causa sintomas de azia e regurgitação recebe o nome de Doença do Refluxo Gastroesofágico. Outros sintomas como dor no peito, dificuldade para engolir e tosse podem estar presentes. A simples história clássica confirma o diagnóstico, mas em alguns casos, principalmente para se descartar câncer ou outras doenças, a endoscopia digestiva alta pode ser solicitada. O tratamento é feito principalmente com inibidores de bombas de prótons, sendo o omeprazol o medicamento mais conhecido. Mas perder peso e manter a cabeceira da cama elevada contribuem em muito para a melhora dos sintomas.
Espero que tenha gostado do artigo. Se ficou com dúvidas comente aqui ou nas redes sociais.
**Imagem que ilustra este artigo: © undefined undefined de Getty Images via canva.com.

